Серповидноклітинна хвороба (гемоглобінопатія) – спадкове захворювання, що спричиняє хронічну гемолітичну анемію, спостерігається в людей, що походять з Африки, Середземномор’я, Близького Сходу. Серповидноклітинна анемія поширена в регіонах світу, ендемічних по малярії, причому хворі на серповидноклітинну анемію мають підвищену вроджену стійкість до зараження різними штамами малярійного плазмодію.
Серповидноклітинна анемія спричинена гомозиготним успадкуванням генів гемоглобіну (Hb) S. Успадковується за аутосомно-рецесивним типом. У носіїв, осіб гетерозиготних за геном серповидноклітинної анемії, в еритроцитах присутні гемоглобін S і гемоглобін А приблизно в рівних кількостях. При цьому в нормальних умовах у носіїв симптоми майже ніколи не розвиваються, серпоподібні еритроцити виявляються випадково при лабораторному аналізі крові. Симптоми у носіїв можуть з’явитися при гіпоксії (наприклад, при підйомі в гори) чи важкій дегідратації організму.
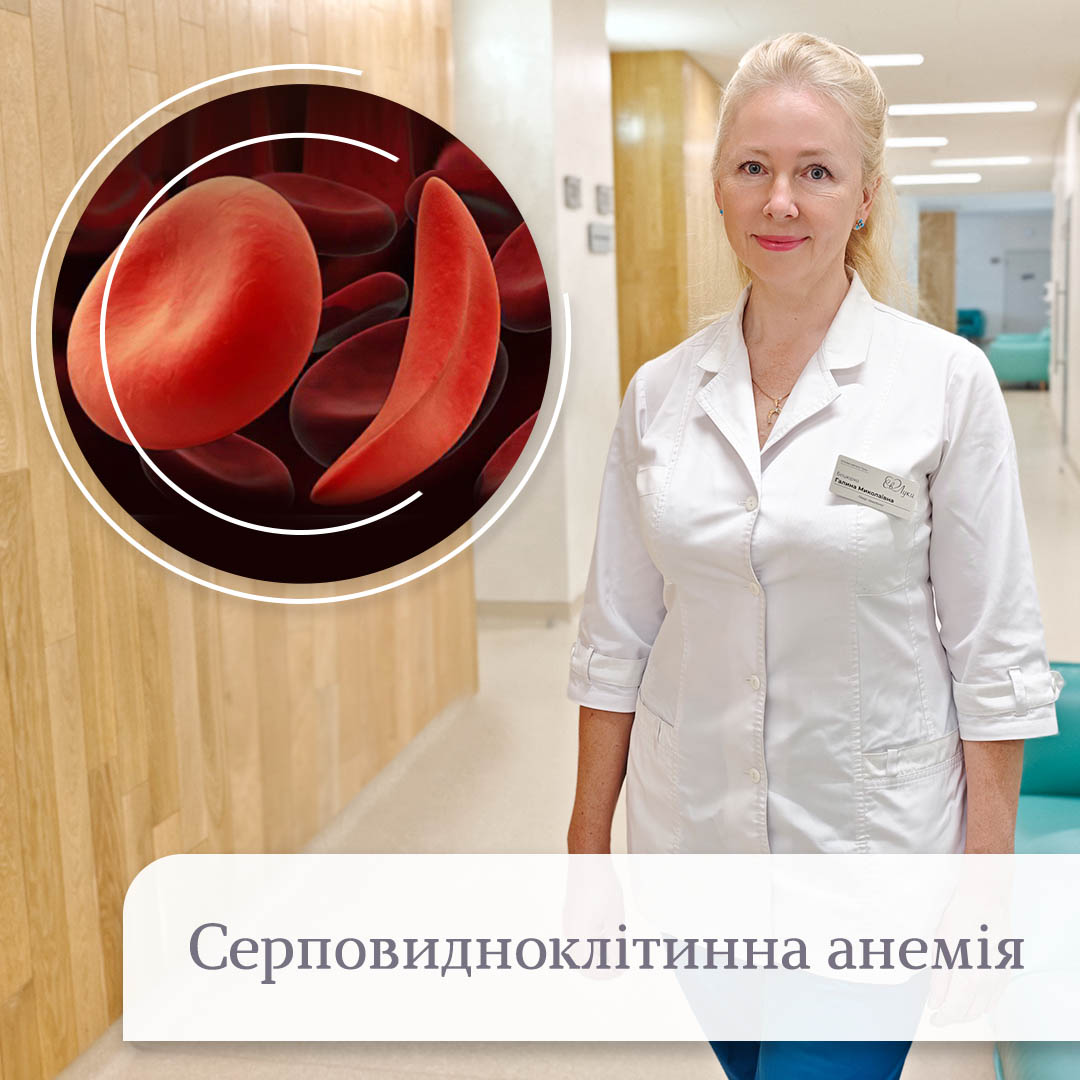
У гомозигот по гену серпоподібноклітинної анемії в крові міститься лише патологічний гемоглобін і еритроцити легко набувають серпоподібної форми, це зумовлює тяжкий перебіг хвороби. Еритроцити стають жорсткими та викликають вазооклюзію, схильні до гемолізу, що призводить до сильних больових кризів, ішемії органів та інших системних ускладнень.
Важкі загострення (кризи) можуть розвиватися часто. Інфекція, аплазія кісткового мозку або ураження легень (гострий грудний синдром) можуть розвинутися гостро та бути фатальними. Наявна анемія, еритроцити у формі серпа (півмісяця) зазвичай присутні в мазку периферійної крові. Діагностика вимагає електрофорезу гемоглобіну.
Клінічні ознаки:
- Жовтяниця
- Холелітіаз
- Затримка росту та статевого дозрівання
- Емболія кровоносних судин, що призводить до ішемії тканин: рецидивний сильний біль в кистях і стопах (найбільш ранній і найчастіший прояв)
- емболія внутрішніх органів
- гострий грудний синдром
- спленомегалія
- виразки в ділянці кісточок
- пріапізм
- хронічна хвороба нирок
- легенева гіпертензія
- проблеми із зором.
Ускладнення:
- інсульт
- гострий грудний синдром
- аваскулярний некроз (може трапитись будь де, але найчастіше в стегнових кістках)
- легенева гіпертензія
- множинні ураження органів (нирок, печінки, селезінки)
- секвестрація селезінки
- сліпота
- виразки нижніх кінцівок
- камені жовчевого міхура
- пріапізм
- тромбоз глибоких вен
- ускладнення вагітності (ризик невиношування, передчасних пологів та низької ваги новонароджених).
Попередження:
- Генетичне консультування носіїв гену серповидноклітинної анемії перед вагітністю
- Пренатальна діагностика плода.
Лікування:
- Больові кризи лікуються анальгетиками та іншими заходами (гідратація, антикоагулянти)
- Іноді потрібні інфузії еритроцитів
- Трансфузії еритроцитів шляхом розведення знижують концентрацію HbS ≤30 %.
- Вакцини проти бактеріальних інфекцій, профілактичні антибіотики та агресивне лікування інфекцій подовжують виживання.
- Гідроксисечовина 15–20 мг/кг/добу може зменшити частоту кризів та гострого грудного синдрому.
- В окремих випадках показана алогенна трансплантація гемопоетичних стовбурових клітин.
Прогноз:
В регіонах без належної медичної інфраструктури від 50% до 90% народжених дітей з хворобою помирає до досягнення 5 років.
На противагу цьому, тривалість життя хворих на серповидноклітинну хворобу в Сполучених Штатах в 2010 – 2020 рр. була 43 роки та в Об’єднаному Королівстві – 67 років.
В перспективі може стати можливим лікування на генетичному рівні.
Серповидноклітинна анемія — не лише про анемію, а й про системні ускладнення, які потребують уважного медичного нагляду. Вчасна діагностика, регулярне спостереження та підтримувальне лікування допомагають пацієнтам зберігати якість життя.
Інформацію підготувала лікар-гематолог вищої категорії “Клініки святого Луки” Галина Миколаївна Боцюрко.