Ефективний процес реабілітації після операції на шийці стегна допомагає зменшити тривалість перебування пацієнта в лікарні, поліпшує фізичні можливості та сприяє поверненню до звичного життя. Водночас це знижує витрати на лікування та догляд. Регулярні фізичні вправи, зокрема інтенсивна терапія, є важливими для швидкого відновлення рухливості та повернення до попереднього рівня активності. Окрім того, пацієнтам необхідно пройти реабілітацію для покращення рівноваги та пропріоцепції, оскільки ці навички можуть швидко погіршуватись через обмежену рухливість. Рекомендується спеціалізоване заняття для підтримки рівноваги та запобігання падінням. Комплексний підхід, що включає допомогу кваліфікованих фахівців, гарантує найкращі результати та допомагає відновити або компенсувати втрачені функції.
Реабілітація після перелому шийки стегнової кістки в “Клініці святого Луки”
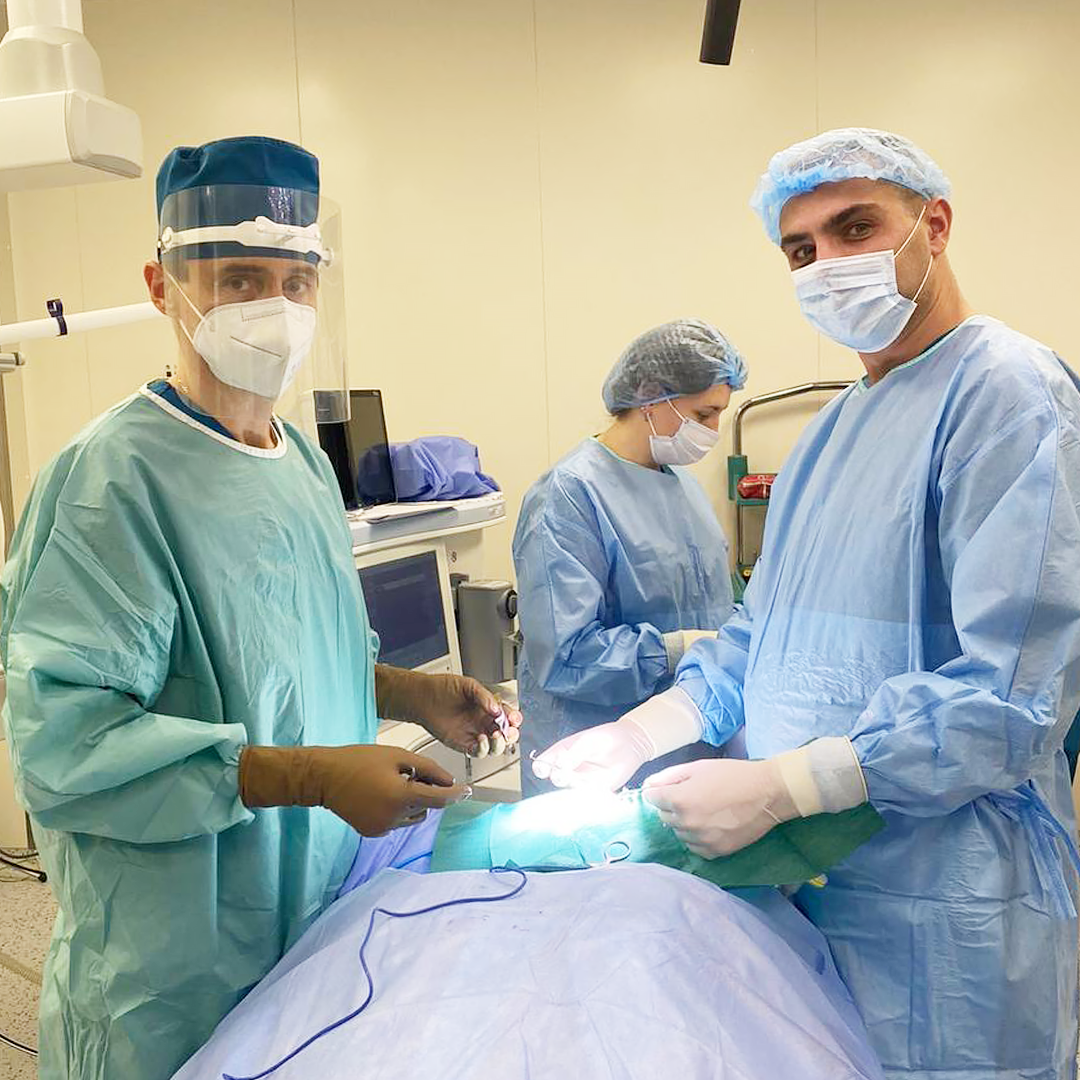
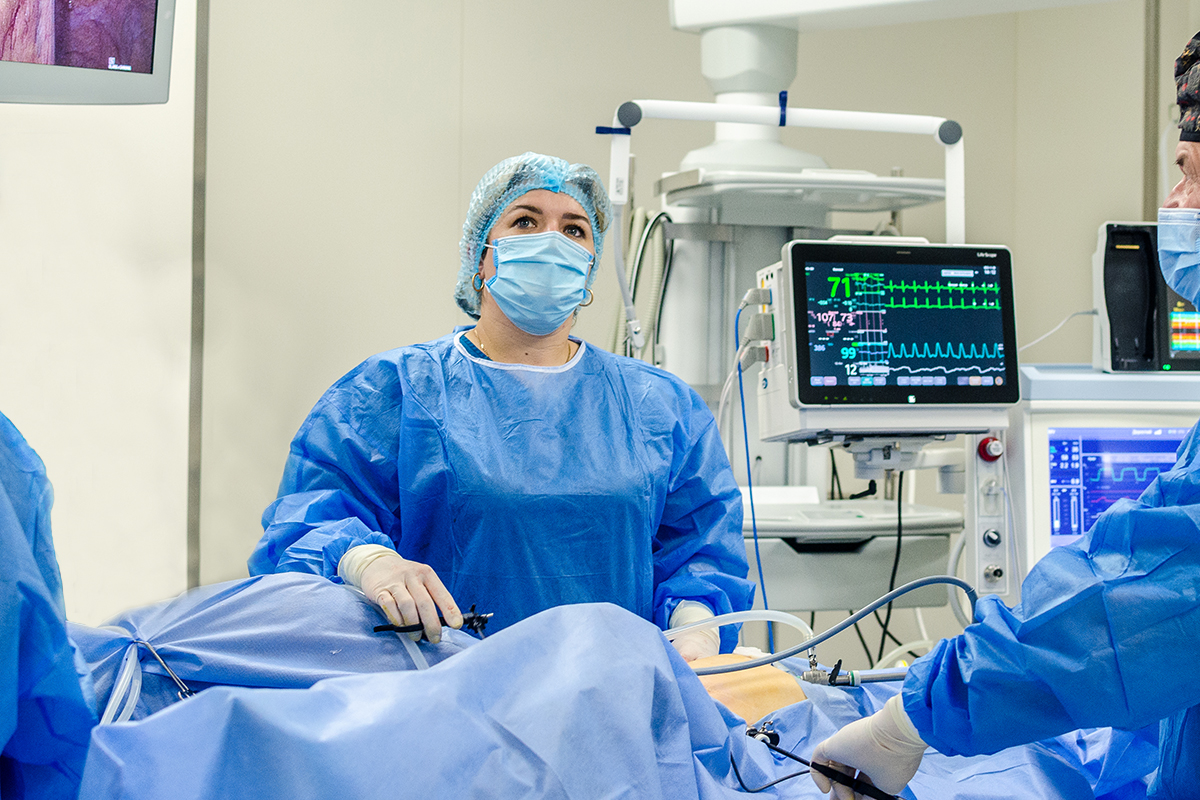
Основні цілі реабілітації пацієнтів з переломами шийки стегнової кістки — це прискорення загоєння, запобігання ускладненням і відновлення функціональних можливостей. Ключовим завданням є повернення пацієнта до рівня фізичних можливостей, що був до травми. У Клініці святого Луки працює мультидисциплінарна команда фахівців з ортопедії та неврології, яка використовує комплексний підхід до відновлення функцій, покращення рухливості, адаптації до змін у житті пацієнта та подолання психологічних бар’єрів. Клініка оснащена стаціонаром, де пацієнти можуть отримати цілодобовий нагляд, пройти реабілітацію та отримати необхідне консервативне лікування, що базується на індивідуально розробленому плані відновлення.
Алгоритм реабілітації після перелому шийки стегнової кістки
Згідно з передовими міжнародними практиками, для досягнення найкращих результатів у лікуванні необхідно застосовувати мультидисциплінарний підхід, який активно використовує наша клініка. Основна увага в процесі реабілітації приділяється фізичній терапії, зокрема вправам на опір, тренуванням для покращення балансу та навичкам самообслуговування. Комплексний підхід до реабілітації включає фізичну та трудову терапію, лікування супутніх захворювань і ускладнень, а також здійснюється за таким планом:
1. Первинна консультація пацієнта після оперативного лікування перелому шийки стегнової кістки. Розробка індивідуальної програми реабілітації мультидисциплінарною командою клініки.
2. Реалізація реабілітаційної стратегії, враховуючи цілі лікування, супутні захворювання та індивідуальні особливості пацієнта.
3. Регулярний моніторинг прогресу, аналіз результатів та коригування плану відновлення залежно від стану пацієнта.
4. Розробка подальшого плану реабілітації та спостереження, оцінка перспектив відновлення та узгодження наступних кроків з пацієнтом.