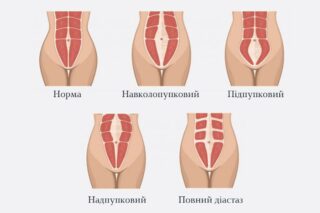
Гінекомастія – це збільшення грудних залоз у чоловіків, яке може супроводжуватися фізичним та емоційним дискомфортом. Вона зустрічається у підлітків, дорослих і навіть літніх чоловіків, але її причини та прояви можуть бути різними.
Які симптоми гінекомастії?
- Помітна припухлість або збільшення однієї або обох грудних залоз
- Грудна залоза стає більш щільною на дотик
- Дискомфорт або біль
- Асиметрія – у деяких випадках одна залоза може бути більше за іншу
Гінекомастія виникає через дисбаланс між гормонами естрогеном (жіночим гормоном) і тестостероном (чоловічим гормоном).
Основними причинами є:
- Гормональні зміни:
- У підлітків через статеве дозрівання (зазвичай проходить самостійно)
- У літніх чоловіків через зниження рівня тестостерону
- Вплив деяких ліків:
- Гормональні препарати, стероїди та ін.
- Захворювання:
- Порушення роботи печінки або нирок
- Захворювання щитоподібної залози
- Пухлини, що виробляють гормони
- Інші фактори:
- Зловживання алкоголем
- Вживання наркотичних речовин
- Ожиріння (жирова тканина підвищує рівень естрогену).
У більшості випадків гінекомастія не є серйозною загрозою для здоров’я чоловіка, проте вона може сигналізувати про більш серйозні проблеми в організмі.
Якщо ви помітили вищеперелічені симптоми, важливо звернутися до лікаря для консультації та діагностики. Пройти обстеження та дізнатися про причину виникнення хвороби.
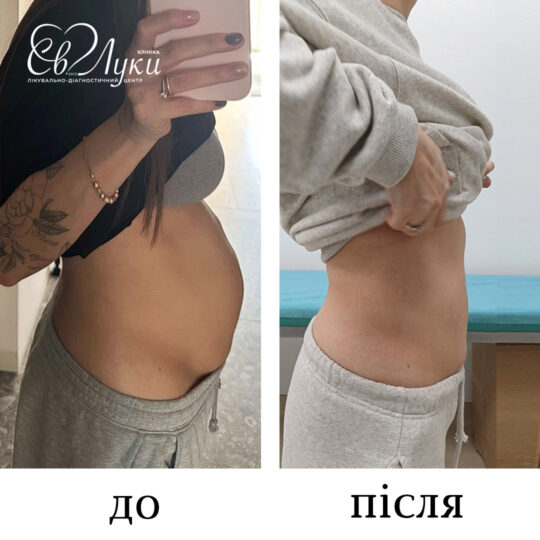
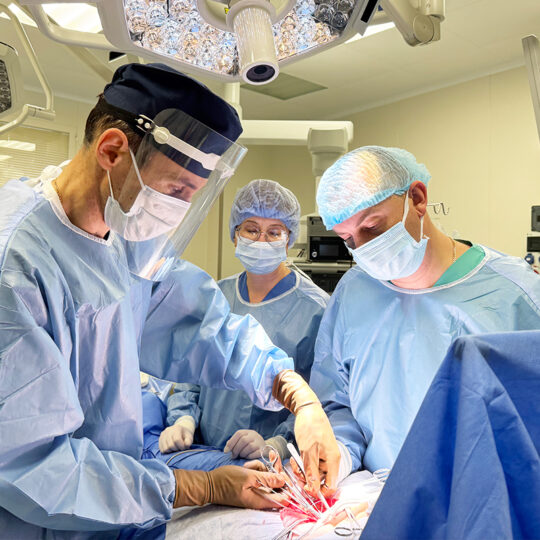
Якщо консервативне лікування не допомагає або проблема має яскраво виражений естетичний характер, рекомендоване хірургічне втручання.
Коли потрібна операція?
- Якщо гінекомастія не проходить протягом року або більше
- Коли консервативне лікування (гормональна терапія, зміна способу життя) не дає результату
- При сильному фізичному або естетичному дискомфорті
- У випадку фіброзної гінекомастії, коли залозиста тканина ущільнена
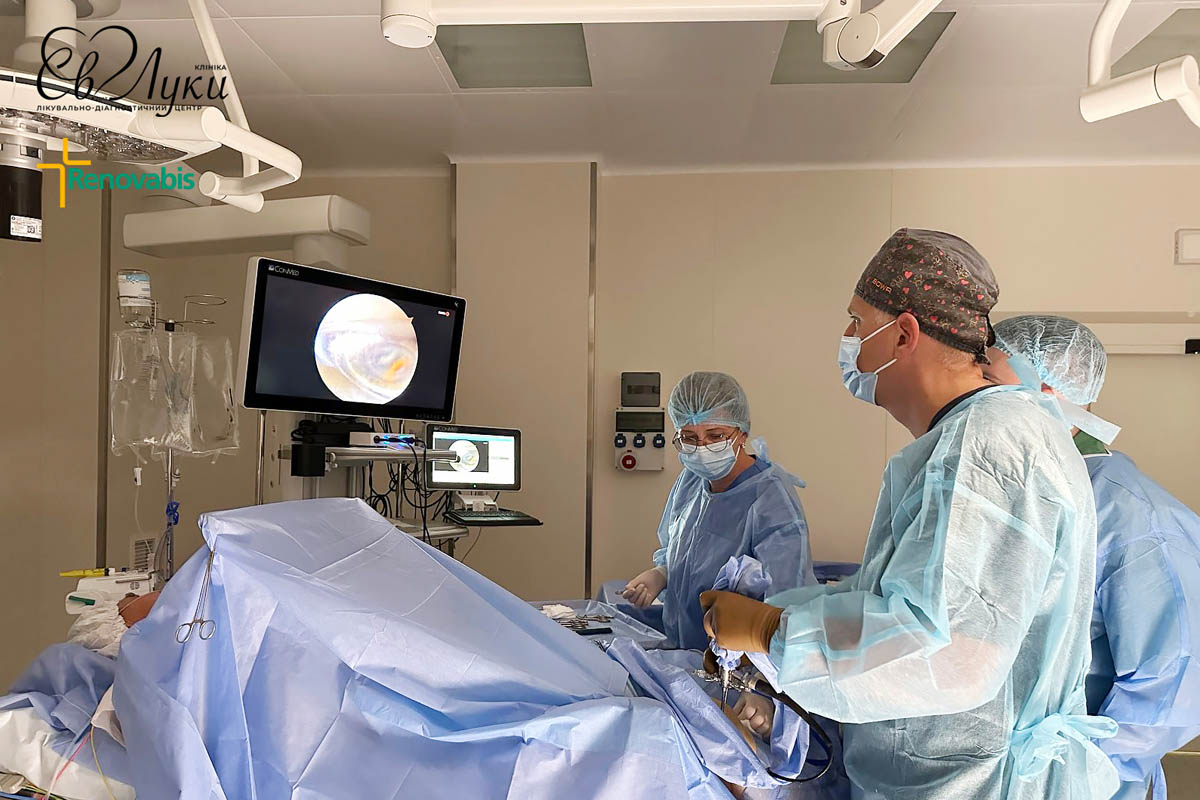
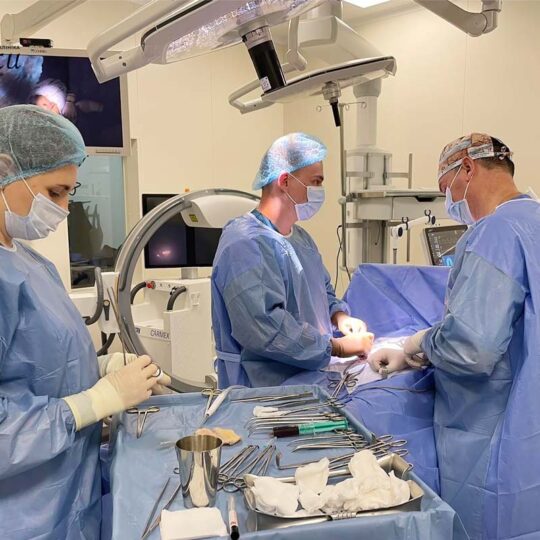
Операція зазвичай включає:
- Ліпосакцію: для видалення зайвої жирової тканини
- Мастектомію: видалення залозистої тканини через невеликий розріз навколо соска
- Корекцію форми грудних залоз
Час операції – від 1 до 2 годин, залежно від складності.
Реабілітація після операції:
- Після операції потрібно носити компресійну білизну для зменшення набряків та підтримки форми
- Повернення до фізичних навантажень можливе через 3–4 тижні
- Остаточний результат можна оцінити через 2–3 місяці після процедури
У «Клініці святого Луки» функціонує хірургічний стаціонар оснащений новітнім обладнанням експертного класу для виконання даного виду оперативного втручання.
Інформацію для вас підготував лікар-хірург ЛДЦ «Клініки святого Луки», Старчевський Антон Антонович